Wie identifiziert man hazard-related use scenarios und führt eine Nutzungsrisikoanalyse durch
Was Hersteller über die IEC 62366-1 Anforderungen wissen müssen
Februar 2026
Executive Summary
Hazard-related use scenarios gemäß IEC 62366-1 übersetzen Nutzung und Use Errors in eine strukturierte, testbare Form und sind damit ein Kernelement der Nutzungsbedingten Risikoanalyse (Use-related Risk Analysis).
Ausgangspunkt ist eine systematische Task Analysis, um User Interface-Merkmale mit Sicherheitsrelevanz und potenzielle Bedienfehler (Use Errors) zu identifizieren. Darauf aufbauend werden foreseeable und known hazardous situations zusammengeführt, um Risiken sowohl aus plausiblen Interaktionspfaden als auch aus bekannten Problemfeldern abzudecken. Hazard-related use scenarios beschreiben Ereignisketten einschließlich potenzieller Use Errors, die in hazardous situations münden können. Methodisch entscheidend sind der ausreichende Detailgrad in der Darstellung und die saubere Ableitung aus den identifizierten Use Scenarios. Für die Summative Evaluation ist eine begründete, risikobasierte Auswahl der relevanten Szenarien erforderlich.
Die Basis: Identifikation von foreseeable und known hazardous situations
Nutzungsrisikoanalyse (Use-related Risk Analysis) stellt die Verbindung zwischen der Benutzerschnittstelle (User Interface) und dem Risikomanagement her. Dabei sollte sie zwei Quellen systematisch integrieren:
- Foreseeable hazardous situations: Situationen, die plausibel aus potenziellen Use Errors entstehen können.
- Known hazardous situations: Situationen, die aus vorhandenen Daten (z. B. Literatur, Datenbanken, Post-Market-Informationen) bekannt sind.
Die Kombination beider Perspektiven ist wichtig: Die rein projektinterne Analyse kann typische Fehlmuster übersehen, während reine Recherche ohne Interaktionsmodell häufig zu unscharfen, schwer testbaren Aussagen führt.
Methodisch sinnvoll ist, beide Quellen frühzeitig gegeneinander zu spiegeln: Known hazardous situations können als „Reality Check“ dienen (treffen typische Patterns aus dem Feld auf ähnliche UI- oder Workflow-Strukturen?), während foreseeable hazardous situations helfen, bekannte Risiken in produktspezifische, überprüfbare Ketten zu übersetzen. Entscheidend ist dabei, hazardous situations nicht als abstrakte Schlagworte zu führen, sondern als konkrete Situation, in der ein Hazard wirksam wird, z. B. durch falsche Parameterkombination, falschen Patientenbezug, fehlende Monitoring-Reaktion oder verzögerte Alarmwahrnehmung.
Identifikation potenzieller use Errors: Interaktion als Risikotreiber systematisch beschreiben
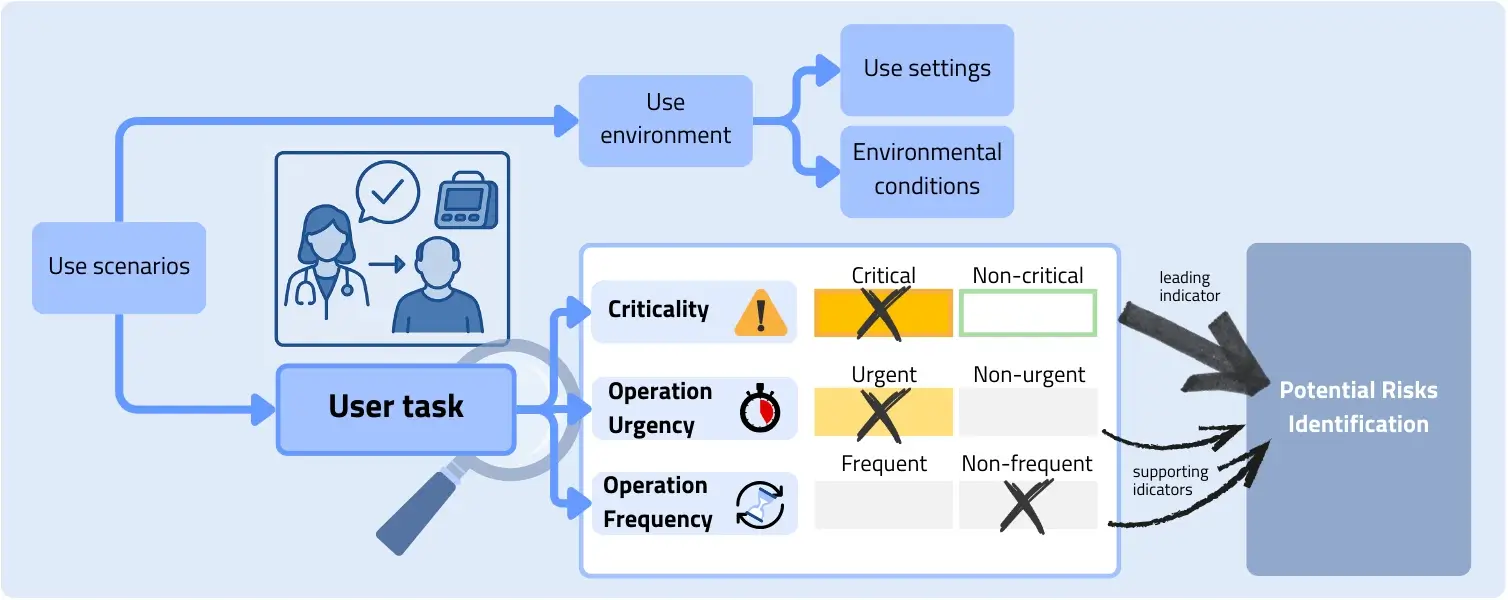
Während die Identifikation von known hazardous situations eher einer Fleißaufgabe ähnelt, ist eine methodische Vorgehensweise bei der Erarbeitung der foreseeable hazardous situations entscheidend. Hierbei gilt es zunächst potenzielle Use Errors zu identifizieren, die zu hazardous situations führen können, und diese systematisch zu bewerten sowie durch geeignete Maßnahmen zu kontrollieren. Methodisch ist dabei entscheidend, dass Risiken nicht abstrakt formuliert werden, sondern über konkrete Interaktionssequenzen und Nutzungskontexte nachvollziehbar werden.
Ausgangspunkt ist daher eine systematische Beschreibung der Nutzung als Risikotreiber:
Welche Nutzergruppen führen welche Aufgaben mit welchen Zielen aus, unter welchen Rahmenbedingungen, mit welchen Informationsgrundlagen und mit welchen zeitlichen oder organisatorischen Zwängen?

Erst wenn diese Nutzungssituation konkret beschrieben ist, lassen sich relevante Fehlhandlungen belastbar ableiten. Dazu gehört nicht nur „was“ getan wird, sondern „wie“ die Interaktion abläuft:
Welche Anzeigen werden gelesen, welche Bedienelemente werden betätigt, welche Entscheidungen werden getroffen, welche Rückmeldungen werden erwartet und welche Systemzustände sind dabei kritisch. Interaktionsschritte, die im Normalfall trivial erscheinen, können unter realistischen Bedingungen (z. B. Stress, Unterbrechung, Handschuhe, eingeschränkte Sicht, Lärm, Zeitdruck oder Parallelaufgaben) zu systematischen Fehlbedienungen führen.
Task Analysis als Basis der use scenarios
Ein strukturierter Einstieg erfolgt über eine Task Analysis auf Basis erwarteter Aufgaben (anticipated tasks). Dabei wird die Mensch-Produkt-Interaktion schrittweise analysiert, um danach sicherheitsrelevante UI-Merkmale und potenzielle Nutzungsfehler (Use Errors) zu identifizieren. Eine belastbare Task Analysis betrachtet nicht nur „was“ getan wird, sondern auch „unter welchen Bedingungen“ und „mit welchen kognitiven Anforderungen“.
Für die Ableitung sicherheitsrelevanter Aussagen ist es hilfreich, Aufgaben in eine konsistente Struktur zu überführen. Dadurch werden Stellen sichtbar, an denen Nutzer auf kritische Informationen angewiesen sind (z. B. Statusanzeigen, Grenzwerte, Warnhinweise), an denen Werte eingegeben oder bestätigt werden, oder an denen ähnliche Optionen verwechselt werden können. Typische Risikotreiber entstehen besonders dort, wo
- mehrere Informationen integriert werden müssen,
- Handlungen irreversibel sind,
- Zeitdruck oder Unterbrechungen auftreten, oder
- die User Interfaces mehrere Zustände ohne eindeutige Zustandsklarheit erlauben.
Eine gute Task Analysis integriert deshalb explizit bestehende Nutzungsumgebungseinflüsse (Use Environment Conditions) und kognitive Anforderungen. Dies wird beispielsweise durch den Einsatz der PCA (Perception, Cognition, Action)-Methodik ermöglicht.
Stellen Sie sich bei der Erstellung die folgenden Fragen:
- Welche Arbeitsschritte werden durchgeführt und bedingen welche Handlungen,
- welche Aufmerksamkeit ist erforderlich (z. B. Monitoring parallel zu einer Intervention),
- welche Gedächtnislast entsteht (z. B. Parameterwerte merken, bevor sie eingegeben werden),
- welche Interpretationsleistung ist nötig (z. B. Trendkurven vs. Einzelwerte),
- welche Wahrnehmungsbedingungen gelten (z. B. Blendung, eingeschränkte Sicht, Handschuhe), und
- welche Team- oder Übergabesituationen sind typisch (z. B. Schichtwechsel, Übergabe im OP)?
- Zusätzlich sollten Abweichungen systematisch als „kalkulierte“ Variationen betrachtet werden: Welche Schritte werden erfahrungsgemäß abgekürzt, welche Workarounds sind plausibel, welche Routinen entstehen bei erfahrenen Nutzern – und welche Risiken werden dadurch begünstigt?
hazard-related use scenarios formulieren
Die Ableitung von Hazard-related Use Scenarios dient dazu, Nutzungsrisiken in eine überprüfbare Form zu überführen.
Ein Use Scenario beschreibt die Interaktion eines Nutzers mit dem Medizinprodukt, um in einer spezifischen Nutzungsumgebung (Use Environment) ein Ergebnis zu erreichen.
Ein Hazard-related Use Scenario erweitert diese Darstellung um eine Ereignissequenz einschließlich potenzieller Use Errors, die in eine hazardous situation münden kann, kurz gesagt:
Eine Hazard-related Use Scenario gemäß IEC 62366-1 ist ein Use Scenario, das zu einer Hazardous Situation führen kann, insbesondere infolge eines Use Error oder eines Reasonably Foreseeable Misuse (gemäß ISO 14971).
Wesentliche Qualitätskriterien sind:
Perspektive: Formulierung aus Sicht des Nutzers und des Nutzungskontextes.
Detailgrad: Ausreichend detailliert, um Ursachenketten und Interaktionsanforderungen nachvollziehen zu können.
Methodische Reihenfolge: Zunächst korrekte Use Scenarios definieren, anschließend daraus hazard-related use scenarios ableiten. Dadurch wird klar, an welcher Stelle der Abweichungspfad entsteht und welche UI-Merkmale oder Kontextfaktoren beitragend sind.
Ein Hazard-related Use Scenario sollte so aufgebaut sein, dass es direkt in Testdesign und Risikodokumentation überführbar ist. Praktisch bedeutet das:
klare Startbedingungen (Systemzustand, Nutzerrolle),
erwartete korrekte Interaktion,
zugrunde liegende Use Errors und in Relation stehende UI-Merkmale,
Resultierende Hazardous situation, Hazards sowie Harms
die Einschätzung des Schadenschweregrads (Severity Level) in Rücksprache mit dem Riskmanagement
bestehende und zusätzlich zu definierende Risikokontrollmaßnahmen (Risk Control Measures)
Dadurch entsteht ein Szenarioformat, das sowohl argumentierbar (für ISO 14971) als auch testbar (für IEC 62366-1) ist.
Auswahl der Hazard-related Use SCenarios für die Summative Evaluation
Nicht jedes hazard-related use scenario muss zwingend Gegenstand der summativen Evaluation sein. Entscheidend ist ein transparentes, risikobasiertes Auswahlverfahren mit dokumentierter Begründung. Die Auswahl muss zeigen, dass jene Szenarien adressiert wurden, die für die Sicherheit der Nutzung maßgeblich sind. IEC 62366-1 führt drei zulässige Auswahlwege an:
Es werden alle Hazard-related Use Scenarios für die summativen Tests ausgewählt.
Es wird eine Teilmenge von Hazard-related Use Scenarios auf Basis des Schweregrads (Severity Level) des zu erwartenden Schadens (Harm) ausgewählt.
Es wird eine Teilmenge von Hazard-related Use Scenarios auf Basis des Schweregrads (Severity Level) und weiterer, für das Medizinprodukt und den Hersteller spezifischen Umständen ausgewählt.
Die Bedeutung der Schadensschwere wird deutlich. Die Einstufung dieser erfolgt gemäß ISO 14971. Die Normenverfasser haben in der neuesten Überarbeitung viel Spielraum für weitreichende Begründungen ermöglicht. Ein belastbares Auswahlverfahren macht explizit, warum ein Szenario in die Summative Evaluation aufgenommen wird. Entscheidend ist, dass die Auswahl nachvollziehbar dokumentiert ist und klar zeigt, dass die sicherheitskritischen Nutzungsszenarien in der summativen Prüfung abgedeckt wurden und somit im Einklang des Usability Engineering Prozesses für Medizinprodukte steht.
Disclaimer
Die in diesem Fachartikel dargestellten Informationen zu Normen und Richtlinien wurden nach bestem und fundiertem Expertenwissen dargelegt. Sie spiegeln hierbei rein die Meinung des Autors wider. Es kann keine Gewähr für die Vollständigkeit, Aktualität und Richtigkeit der Angaben übernommen werden. Normen und Richtlinien unterliegen regelmäßigen Überarbeitungen und Änderungen, die hier nicht immer unmittelbar berücksichtigt werden können. Dieser Artikel stellt keine verbindliche Beratung dar und ersetzt keine Prüfung der jeweils gültigen Normen und Richtlinien durch qualifizierte Fachpersonen oder offizielle Stellen. Für die Anwendung der Normen und Richtlinien und deren Auslegung sind stets die aktuell gültigen Originaldokumente sowie die zuständigen Organisationen maßgeblich.

Als Usability-Engineering-Spezialisten unterstützen wir von USE-Ing. Sie gerne bei der Planung, Durchführung und Dokumentation von Nutzungsrisikoanalysen. Sie haben Fragen? Sprechen Sie uns gerne an.